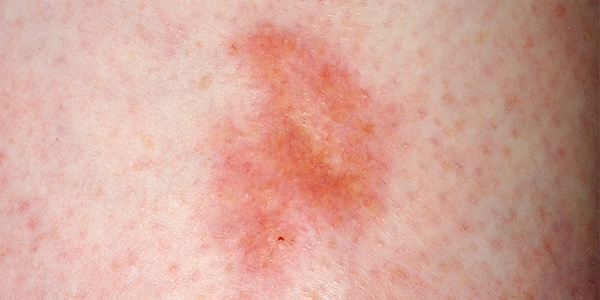
Qué es la necrobiosis lipoídica
¿Qué es la necrobiosis lipoídica y por qué aparece?
Se trata de un trastorno inflamatorio crónico de la dermis, la parte intermedia de la piel. Es de causa desconocida, si bien se sabe que en su base inflamatoria se forman granulomas, degenera el colágeno dérmico y se engrosan las paredes de los vasos sanguíneos de la piel. Se conoce también que puede asociarse a algunas enfermedades internas, principalmente la diabetes mellitus (especialmente la dependiente de insulina). Otras asociaciones menos frecuentes de la necrobiosis lipoídica son la sarcoidosis, la enfermedad inflamatoria intestinal, la tiroiditis autoinmune, la artritis reumatoide o la gammapatía monoclonal.
¿Por qué aparece la necrobiosis lipoídica?
Se desconoce el motivo exacto, si bien se cree que existe una microangiopatía cutánea subyacente (alteración de los pequeños vasos sanguíneos) consecuencia del depósito de glicoproteínas en las paredes vasculares.
¿Qué aspecto tiene la necrobiosis lipoídica?
Consiste en la aparición de pápulas y placas amarillo-anaranjadas que van coalesciendo hasta formar lesiones de mayor tamaño. Sus bordes son más activos, con mayor eritema, y el centro presenta un aspecto atrófico que recuerda a la cera. En su interior es posible ver, por transparencia, telangiectasias (vasos sanguíneos). La zona típica de aparición es la región pretibial de las piernas, aunque es posible observar las lesiones en otras áreas. Por lo general la necrobiosis lipoídica es asintomática, aunque hasta un 25% de los pacientes aquejan dolor, especialmente si las lesiones se ulceran. La aparición de úlceras ocurre hasta en un 35% de los casos y son rebeldes a la cicatrización.
¿Cómo se diagnostica la necrobiosis lipoídica?
Por lo general es suficiente el diagnóstico clínico (observación y exploración) por parte del/la dermatólogo/a. En caso de duda se puede practicar una biopsia cutánea mediante anestesia local, si bien se debe ser cauto ya que la herida ocasionada por el procedimiento puede ser especialmente rebelde en cicatrizar.
¿Es muy frecuente? ¿Se asocia siempre a diabetes?
No. Clásicamente se relaciona con diabetes hasta en un 60% de las ocasiones. Sin embargo, sólo diabetes tiene una incidencia del 0.3 – 1.2% dentro de los pacientes con diabetes. Suele aparecer alrededor de la tercera década de la vida en pacientes con diabetes tipo I y en la cuarta en casos de diabetes tipo II. Es más frecuente en mujeres.
¿La necrobiosis lipoídica suele aparecer antes o después del diagnóstico de diabetes en los casos asociados?
La necrobiosis lipoídica precede al diagnóstico de diabetes en un 14% de los casos, se diagnostica simultáneamente en un 24% y posterior al diagnóstico de diabetes hasta en un 62% de las ocasiones.
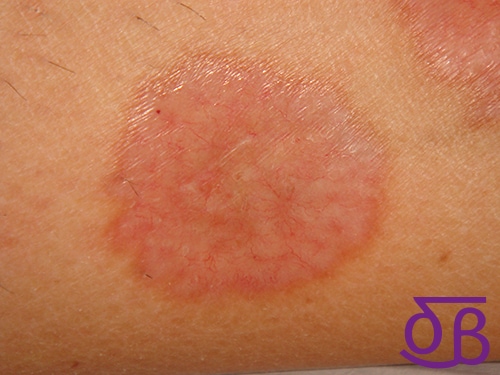
¿Qué relación hay entre los niveles de glucosa en los pacientes diabéticos y el curso de la necrobiosis lipoídica?
Aunque anteriormente se consideraba muy relevante la relación entre el control de los niveles glucémicos del paciente diabético y el curso que seguía la necrobiosis lipoidica, en la actualidad esta relación proporcional no puede asegurarse. Sin embargo, aunque para el curso de la necrobiosis lipoídica no sea un factor esencial, el control glucémico debe igualmente ser estrico en el paciente diabético para reducir el riesgo que supone la hiperglucemia para la salud metabólica y cardiovascular.
¿Existe una predisposición genética para padecer la necrobiosis lipoídica?
Ningún estudio ha conseguido encontrar una predisposición genética para esta enfermedad cutánea.
¿La necrobiosis lipoídica tiene relación con el cáncer de piel?
No. Sin embargo, se han descrito casos de degeneración a un carcinoma escamoso cutáneo en casos de necrobiosis lipoídica de largo curso descontrolado. Esta eventualidad, no obstante, es excepcional.
¿Cómo se trata la necrobiosis lipoídica?
Se trata de un trastorno de difícil tratamiento, ya que no existen estudios amplios que apoyen claramente una conducta terapéutica. Sin embargo, la piedra angular en el tratamiento inicial de la necrobiosis lipoídica son los corticoides tópicos, intralesionales (inyección) y/u orales. El uso de los corticoides se realizará exclusivamente por prescripción dermatológica, ya que se debe ser cauto a causa del posible empeoramiento de la atrofia cutánea que pueden ocasionar. Si se considera que los corticoides tópicos no están indicados es posible utilizar los inhibidores de la calcineurina (tacrólimus o pimecrólimus) y/o la tretinoína.
Otros inmunomoduladores que han mostrado eficacia son la ciclosporina y el micofenolato de mofetilo.
La fototerapia con psoralenos y radiación ultravioleta A (PUVA) parece una opción terapéutica segura y eficaz, y se muestra especialmente útil en pacientes con lesiones extensas. Existen casos puntuales tratados con éxito mediante el láser de colorante pulsado y el de CO2 fraccionado, si bien se recomienda prudencia en su uso. Otras opciones basada en la terapia lumínica, como la terapia fotodinámica, no han mostrado eficacia.
Anecdóticamente se han empleado con éxito otros fármacos orales como el estanozolol, la ticlopidina, la pentoxifilina i la clofacimina. De entre las opciones de segunda línea destacan el etanercept, la talidomida o el infliximab intralesional. Algunos antiagregantes plaquetarios como el ácido acetilsalicílico y el dipiridamol no han demostrado eficacia.
REFERENCIAS
Reid SD, Ladizinski B, Lee K, Baibergenova A, Alavi A. Update on necrobiosis lipoidica: a review of etiology, diagnosis, and treatment options. J Am Acad Dermatol. 2013 Nov;69(5):783-91.