Tratamiento del herpes zóster
¿Qué es el herpes zóster?
Es la manifestación de la reactivación del virus de la varicela, que ha quedado latente tras el primer contacto con el mismo. El virus de la varicela – zóster (VVZ) ocasiona en su primer contacto la denominada “primoinfección”, que clínicamente se manifiesta como la varicela. Una vez pasada esta enfermedad, el VVZ queda inactivo en alguna raíz nerviosa del cuerpo. Allí puede permanecer latente sin ocasionar ningún síntoma o signo en toda la vida, o bien reactivarse en algún momento provocar un herpes zóster.
¿Cómo se manifiesta un herpes zóster?
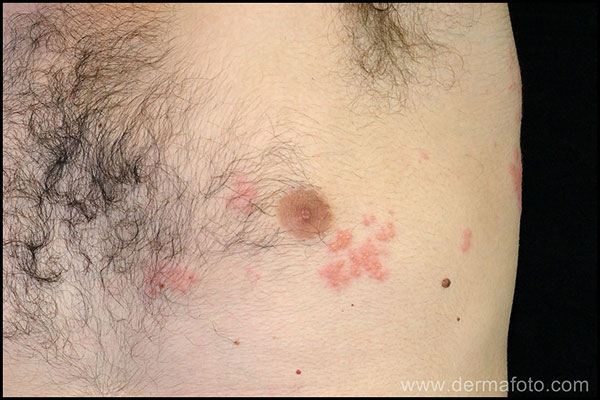
Habitualmente aparece como pápulas o placas eritematosas y edematosas a las que se superponen, en horas o días, vesículas agrupadas. La erupción suele tener una distribución lineal que sigue el trayecto de una raíz nerviosa (dermatoma), por eso habitualmente sólo aparece en un lado del cuerpo. Es frecuente que la erupción sea dolorosa. El dolor es muy variable en intensidad, desde inexistente hasta invalidante, y puede preceder a la erupción unos días. No es raro que el paciente haya sido diagnosticado previamente de un cólico nefrítico o de una lumbalgia y que unos días más tarde aparezca la erupción revelando el origen real del dolor. Éste puede tener una cualidad distinta según el paciente: picor, quemazón, peso, tirantez, punzante, continuo, intermitente… No es infrecuente que se pueda sentir alguna anomalía sensitiva en la zona afectada por el herpes zóster: anestesia, déficit en la sensibilidad térmica, vibratoria, a la palpación…
Cuando el dolor se prolonga más allá de un mes después de la desaparición del herpes zóster, el cuadro recibe el nombre de neuralgia post-herpética, que puede tener un curso crónico.
¿El herpes zóster es muy frecuente?
Sí. Se calcula que aparece hasta en el 20% de los adultos sanos y en un 50% de los pacientes inmunocomprometidos.
¿Quién puede padecer el herpes zóster?
Cualquier persona que haya sido infectada por el VVZ en algún momento de su vida. Suele ser más frecuente en pacientes mayores de 50 años, aunque es posible que aparezca antes. Una persona que ha padecido la varicela tiene un 30% de probabilidad de que el VVZ se reactive en un futuro ocasionando un herpes zóster. La incidencia e intensidad del herpes zóster tienen una relación proporcional con la edad (se calcula que hasta un 50% de los pacientes que llegan a los 85 años de edad puede sufrir un herpes zóster).
¿Por qué aparece el herpes zóster?
Los motivos por los cuales se reactiva el virus adormecido se desconocen, aunque se ha encontrado relación entre el brote y los siguientes estímulos:
- Re-exposición al VVZ
- Enfermedades graves (infecciones o neoplasias)
- Estrés emocional
- Consumo de fármacos
¿Es necesario haber pasado la varicela para padecer un herpes zóster?
No, pero sí se debe haber infectado por el virus VVZ previamente. Si se produce la infección tras el primer contacto con el VVZ, la gran mayoría de veces se manifiesta, unos días o semanas después, en forma de varicela (primoinfección clínica). Sin embargo, en algunas ocasiones es posible haberse infectado por el virus VVZ sin que se haya producido una erupción propia de varicela (primoinfección subclínica) o solamente un cuadro pseudo-gripal. Por este motivo, aunque la inmensa mayoría de veces el paciente con herpes zóster recuerda haber pasado la varicela, en algunas ocasiones no es así ni éste es un antecedente obligatorio para su diagnóstico.
¿El herpes zóster es contagioso?
Sí. Mientras las lesiones cutáneas del herpes zóster están en fase aguda (antes de la formación de las costras), es posible contagiar la infección por el VVZ. Sin embargo, sólo se contagiará a las personas que no se hayan infectado previamente por este virus. Por lo tanto, una persona con herpes zóster puede contagiar a una persona “virgen” de este virus la primoinfección que, de manifestarse, lo hará en forma de varicela y no de herpes zóster. Por este motivo es especialmente relevante que los pacientes con herpes zóster no estén en contacto con niños, ya que estos pueden no haber pasado la varicela previamente y, al contagiarse, padecerla. Las personas que ya han sido infectadas por el VVZ en algún momento de su vida (la mayoría), no tienen riesgo de ser contagiadas de varicela. Cabe tener en cuenta que la varicela tiene mayor potencial de contagio que el herpes zóster: se cree que éste es un tercio de contagioso que la varicela. Asimismo, la probabilidad de que una persona infectada por el VVZ padezca un herpes zóster al contactar con un paciente que lo está sufriendo es mínima.
¿Cómo se contagia el virus de la varicela – zóster?
Por contacto directo con las lesiones cutáneas o por inhalación del fluido de las vesículas o de secreciones respiratorias en personas con infección respiratoria por el VVZ (condición infrecuente).
¿Cómo se diagnostica el herpes zóster?
Generalmente, una vez aparecidos los primeros signos de la erupción, su aspecto es suficientemente característico como para ser diagnosticado mediante la mera exploración física de las lesiones. En casos dudosos es posible realizar un frotis de las lesiones y realizar una prueba denominada reacción en cadena de la polimerasa (PCR), que tiene una sensibilidad del 95% y una especificidad del 99%. El cultivo virológico, pese a ofrecer una muy alta especificidad, sólo presenta un 20% de sensibilidad. Asimismo, las pruebas serológicas mediante análisis sanguíneos son poco útiles, ya que sólo un 50% de los pacientes tienen un aumento de las inmunoglobulinas IgM e IgA durante el brote de las lesiones.
¿Cómo se trata el herpes zóster?
En la fase aguda, debe tratarse con fármacos antivíricos orales (aciclovir, valaciclovir, famciclovir o brivudina), que inhiben la replicación del virus. Los objetivos principales del tratamiento son reducir la gravedad y duración de la erupción así como la intensidad del dolor asociado al mismo. Idealmente, el inicio del tratamiento debería ser dentro de las 72h desde la aparición de la erupción, o bien posteriormente si todavía aparecen lesiones nuevas. Aun no reuniendo estas condiciones, es recomendable realizar el tratamiento oral en función de la intensidad o probabilidad de complicaciones relacionadas con el dolor (dolor previo a la erupción, dolor intenso, lesiones cutáneas graves o bien complicaciones neurológicas –p.e., encefalitis–). La duración del tratamiento oral en herpes zóster sin complicaciones es de una semana. Si el mismo debe prolongarse por la presencia de complicaciones, será valorado conjuntamente por el dermatólogo y el paciente.
¿Cuál es el mejor tratamiento antivírico oral?
No existe ningún estudio hasta el momento que determine una mayor eficacia entre distintos derivados del aciclovir (famciclovir, valaciclovir). Sin embargo, estos últimos tienen mayor biodisponibilidad que el aciclovir y son preferibles al primero (además, la dosificación es más cómoda para el paciente). La brivudina, otro inhibidor de la replicación del VVZ, posee resultados clínicos muy parecidos al famciclovir en cuanto a eficacia: la ventaja principal de este fármaco es que es de una única toma diaria. EL inconveniente principal de la brivudina es su interacción con fármacos derivados de las pirimidinas, que son componentes presentes en algunas pautas de quimioterapia (5 fluorouracilo), por lo que no se recomienda su uso en pacientes bajo esta terapia.
¿Se puede tratar el herpes zóster con crema?
El tratamiento mediante antivíricos tópicas (crema) no tiene ninguna eficacia demostrada ni para el alivio de los síntomas ni para modificar el curso de la erupción, por lo que no se recomienda su uso.
Sólo bajo prescripción de su dermatólogo será posible combinar el tratamiento antivírico oral con algún preparado tópico de corticoide potente, para reducir la intensidad de los signos y síntomas inflamatorios de la enfermedad.
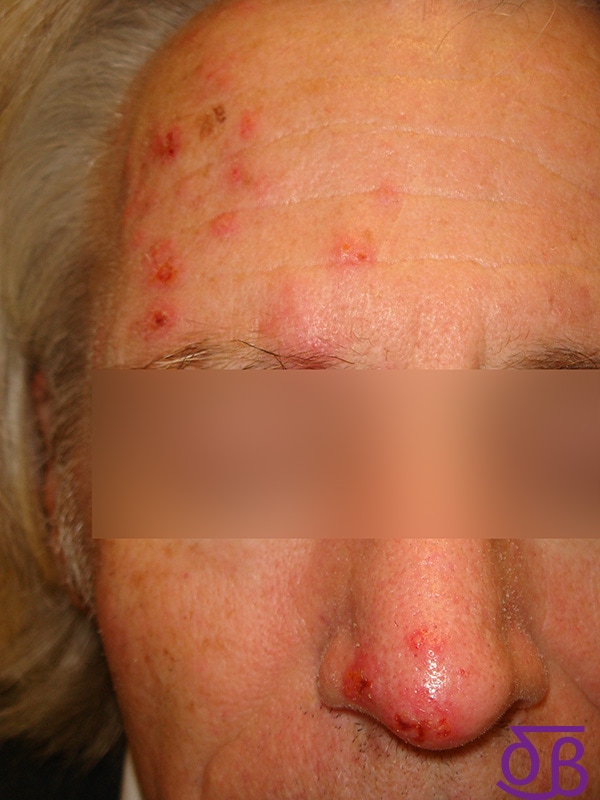
¿El herpes zóster puede afectar al ojo si aparece en la cara?
Sí. Cuando el herpes zóster recorre la primera rama del nervio trigémino de la cara, es posible que se produzca afectación de la córnea y de la conjuntiva oculares. Es necesario que un oftalmólogo valore el cuadro siempre que exista eritema conjuntival o el denominado signo de Hutchinson (aparición de lesiones herpéticas en la punta, los laterales o la raíz de la nariz).
¿Por qué ocasiona dolor el herpes zóster?
La reactivación del VVZ se produce a lo largo de las fibras sensitivas de una raíz nerviosa (dermatoma), inflamándola y por lo tanto aumentando la transmisión de sensación dolorosa originada en el mismo nervio (neuralgia). La neuralgia suele tener un curso agudo antes, durante o pocos días después de la erupción. Sin embargo, en algunos casos puede persistir durante meses o años tras el herpes zóster (neuralgia post-herpética), motivo por el cual es primordial el control de los síntomas del herpes zóster desde el principio del cuadro. Una actuación precoz reduce la probabilidad de presentar neuralgia post-herpética.
¿Puede reaparecer el herpes zóster si ya se ha sufrido uno?
Sí. En el 90% de los casos, sólo se presenta un único episodio de herpes zóster a lo largo de la vida, pero en un bajo porcentaje de pacientes puede tener lugar algún otro.
¿He oído que cuando se juntan las dos “culebrillas”, el paciente se muere. Es cierto?
No. El herpes zóster se denominaba tradicionalmente “culebrilla” porque tiene una forma lineal que recorre, normalmente, una raíz nerviosa de un solo lado del cuerpo. En casos de inmunodepresión o cuando el paciente sufre alguna enfermedad grave de base (insuficiencia renal o pulmonar, cáncer, trastornos inmunológicos), el herpes zóster puede ser especialmente extenso, englobando más de un trayecto nervioso y tener un curso grave, o agravar la enfermedad de base del paciente con un desenlace fatal. Por estos motivos se ha hecho el símil popular de que un herpes zóster extenso (afectando más de una raíz nerviosa) o bilateral puede ser mortal. El herpes zóster no ocasiona asfixia del paciente aunque sea bilateral, puesto que no ejerce ninguna presión sobre el tórax (“si las culebrillas se juntan, te ahogan”). No obstante, en este perfil de paciente inmunodeprimido o con enfermedad basal grave, es posible que la infección herpética afecte al sistema respiratorio produciéndose una neumonía herpética, que es una condición especialmente grave.
¿Cuál es el tratamiento de elección para el herpes zóster?
El herpes zóster ha sido objeto de terapias esotéricas o de curanderismo (dibujar serpientes en el cuerpo del paciente, rasgar la piel del paciente formando líneas…). Ninguna de estas prácticas ha demostrado eficacia objetiva alguna y pueden contribuir a menospreciar o retrasar una terapia antivírica y analgésica efectiva.
El herpes zóster en fase aguda debe tratarse con fármacos antivíricos orales (aciclovir, valaciclovir, famciclovir o brivudina) con la dosis y duración indicadas por un dermatólogo. Si la erupción ocasiona dolor, se recomienda administrar analgésicos según pauta médica: en ocasiones su manejo puede requerir la atención de un médico especialista en este campo (clínica del dolor).
¿Cómo se trata el dolor durant el episodio o una vez pasado el herpes zóster?
Además de los analgésicos de primera elección (paracetamol, ibuprofeno, metamizol, codeína) es posible añadir algunos agentes tópicos (lidocaína, capsaicina) o bien fármacos orales específicos para el tratamiento del dolor de origen nervioso (gabapentina, pregabalina, amitriptilina, tramadol). No es infrecuente que, si el paciente presenta neuralgia post-herpética, se deba consultar con un médico de la clínica del dolor para hallar la pauta analgésica que mejor controle la sintomatología.
REFERENCIAS
· Dworkin RH, Johnson RW, Breuer J, Gnann JW, Levin MJ, Backonja M, Betts RF, Gershon AA, Haanpaa ML, McKendrick MW, Nurmikko TJ, Oaklander AL, Oxman MN, Pavan-Langston D, Petersen KL, Rowbotham MC, Schmader KE, Stacey BR, Tyring SK, van Wijck AJ, Wallace MS, Wassilew SW, Whitley RJ. Recommendations for the management of herpes zoster. Clin Infect Dis. 2007 Jan 1;44 Suppl 1:S1-26.
· Gan EY, Tian EA, Tey HL. Management of herpes zoster and post-herpetic neuralgia. Am J Clin Dermatol. 2013 Apr;14(2):77-85
Agradecimientos
Al Dr. Leo Barco por sus excelentes fotos clínicas. Consulte www.dermafoto.com para encontrar más imágenes dermatológicas.
